OSTALI SEMINARSKI RADOVI
IZ MEDICINE |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Bolesti srca i krvnih sudova
 Srce
je motorni organ krvotoka, smešten u središnjem predelu grudnog koša između
dva plućna krila. Prima krv iz vena, a potiskuje je u arterije. Srce je
šupalj mišic koji ima ulogu dvostruke pumpe: desna pretkomora istiskuje
krv u desnu a leva pretkomora u levu komoru. Desna komora istiskuje krv
u pluća (mali krvotok), a leva komora u sve ostale delove tela (veliki krvotok).
Razlikujemo desno srce, u koje dotiče redukovana krv iz celog tela, koje
potom ono istiskuje u pluća, gde se oksiduje (obogaćuje kiseonikom), a zatim
preko sistema plućnih vena utiče u levo srce, odakle se istiskuje u veliki
krvotok. Srce je mišićna pumpa koja svojim ritmičkim kontrakcijama omogućava
stalni protok krvi kroz sva tkiva obezbeđujući normalnu razmenu materija.
Postoje mehanizmi koji služe održavanju srčanog ritma i obezbeđuju prilagođavanje
srčanog ritma trenutnim potrebama organizma. Srce je obmotano tankom membranom
- perikardijum, i nalazi se u centralnom delu grudnog koša, iznad dijafragme,
mišićne mase koja deli grudni koš od abdomena. Veličina srca je otprilike
kao stisnuta pesnica, dok težina varira od 300-350 grama kod muškaraca do
250-300 grama kod žena.
Srce
je motorni organ krvotoka, smešten u središnjem predelu grudnog koša između
dva plućna krila. Prima krv iz vena, a potiskuje je u arterije. Srce je
šupalj mišic koji ima ulogu dvostruke pumpe: desna pretkomora istiskuje
krv u desnu a leva pretkomora u levu komoru. Desna komora istiskuje krv
u pluća (mali krvotok), a leva komora u sve ostale delove tela (veliki krvotok).
Razlikujemo desno srce, u koje dotiče redukovana krv iz celog tela, koje
potom ono istiskuje u pluća, gde se oksiduje (obogaćuje kiseonikom), a zatim
preko sistema plućnih vena utiče u levo srce, odakle se istiskuje u veliki
krvotok. Srce je mišićna pumpa koja svojim ritmičkim kontrakcijama omogućava
stalni protok krvi kroz sva tkiva obezbeđujući normalnu razmenu materija.
Postoje mehanizmi koji služe održavanju srčanog ritma i obezbeđuju prilagođavanje
srčanog ritma trenutnim potrebama organizma. Srce je obmotano tankom membranom
- perikardijum, i nalazi se u centralnom delu grudnog koša, iznad dijafragme,
mišićne mase koja deli grudni koš od abdomena. Veličina srca je otprilike
kao stisnuta pesnica, dok težina varira od 300-350 grama kod muškaraca do
250-300 grama kod žena. Srce se sastoji od dve pretkomore i dve komore. Gornje pretkomore se nazivaju atrije (atrium dextrum et atrium sinistrum) i preuzimaju krv koja se vraća nakon cirkulisanja kroz organizam u srce i vaskulatornog sistema i prenosi tu krv u dve donje komore koje se nazivaju ventrikule (ventriculus dexter et ventriculus sinister). Ventrikule su mesto odakle se krv ponovo šalje kroz organizam.
Atrijum i ventrikula na levoj strani srca čine levo srce, dok atrijum i ventrikula na desnoj strani čine desno srce. Atrijumi i ventrikule sa obe strane srca su podeljenje zidom - septum, koji sprečava mešanje krvi levog i desnog srca. Deo zida koji deli desnu i levu atriju se zove interatrijalni septum, dok deo koji deli desnu i levu ventrikulu se zove interventrikulni septum.
Srčano pumpanje je proizvod ritmičke kontrakcije i opuštanja srčanog mišića, koji se naziva miokardijum. Pri kontrakciji zida atrijuma ili ventrikule, zid se pomera unutar srca i pritiska krv u komore. Ovaj pritisak tečnosti unutar komora primorava krv da napusti srce, i mišići koji čine zid atrija ili ventrikule se opuštaju i primaju novu količinu krvi. Mišići zidova ventrikula su deblji, jer za razliku od atrija koje moraju da provode krv do ventrikula, ventrikule provode krv do svih organa u organizmu, od najbližih do najdaljih, te moraju da imaju veću masu i snagu pumpanja. Takođe, mišićni zid leve ventrikule je deblji od desne, jer desna ventrikula pumpa krv samo u pluća, dok leva ventrikula pumpa krv u ostatak organizma. Atrijum i ventrikula sa obe strane srca (leve i desne) su odvojene atrio-ventrikularnim zaliscima (AV zalisci). Uloga ovih zalistaka je da kontrolišu tok krvi, tj. reguliše krv tako da teče iz atrijuma u ventrikulu, a nikako u obrnutom smeru, iz ventrikule u atrijum. AV zalisci se otvaraju i zatvaraju kao rezultat u cikličnim promenama pritiska sa svakim otkucajem srca. Kada je pritisak u atrijumu viši od onog u ventrikuli, zalistak se otvori, u suprotnom se zalistak zatvori.
Spoljašnji oblik srca: Srce je teško oko 270 g. Ima oblik trostrane piramide, čija je osa upravljena na levo i nadole. Pretkomore spreda imaju malo proširenje i nalaze se iza odgovarajućih komora. Granica između pretkomora i komora naznačena je spolja kružnim venačnim žlebom. Na prednjoj strani srca nalazi se arterijsko plućno stablo, a iza njega aorta. Bazu srca čini desna pretkomora koja se nagore nastavlja gornjom šupljom venom, a nadole donjom šupljom venom, i leva pretkomora u koju se ulivaju četiri plućne vene.
Unutrašnji izgled: Desne i leve šupljine su međusobno
odvojene međukomornom i međupretkomornom pregradom. Na desnoj strani pretkomorne
pregrade zapaža se ovalna jamica, ostatak Botalovog otvora, koji u fetusu
omogućava krvi da obiđe mali krvotok. Na bazi komora nalaze se po dva
kružna otvora:
Pretkomorno - komorna ušća, pomoću kojih pretkomore saobraćaju u komorama.
Na ovim ušćima se nalazi valvularni aparat (zalisci), koji sprečava vraćanje
krvi iz komora u pretkomore. Na desnom ušću je trolisna, a na levom dvolisna
valvula.
Arterijska ušća pomoću kojih leva komora saobraća s aortom a desna s plućnom
arterijom. Na ovim ušćima se nalaze po tri polumesečasta zaliska koji
formiraju prepreke oblika lastinog gnezda i sprečavaju povratak istisnute
krvi u srčane komore. Zid komora je rapav zbog mišićnih ispupčenja na
kojima se pripajaju vezivne trake, povezane s mitralnim i trikuspidnim
zaliscima koje održavaju u potrebnom položaju. Na gornjoj strani desne
pretkomore nalazi se ušće gornje šuplje vene, i venačnog sinusa. Na zadnjem
zidu leve pretkomore nalaze se četiri ušća plućnih vena.
1. Histologija i fiziologija srca
Srčani zid se sastoji iz tri sloja: debelog mišićnog sloja (miokarda), unutrašnjeg sloja (endokarda), i jedne opne koja obavija srčani zid (perikarda). Vaskularizaciju srca obezbeđuju dve venačne arterije koje se odvajaju od početnog dela aortnog luka. Širenje kontrakcija miokarda odvija se pomoću posebnog sistema živčanih vlakana, koje je smešteno u samom srčanom mišiću, a sačinjavaju ga Kejt i Flekovi čvor koji se nalazi u desnoj pretkomori, Asof - Tavarin čvor, kao i Hisov snap, koji spaja mišiće komora i pretkomora. Hisov snop se proteže duž međukomorske pregrade i na kraju se deli na dve grane levu i desnu.Srce se kontrahuje 60-70 puta u minutu kod odraslih osoba. Ono istovremeno istiskuje krv iz desne komore u pluća i iz leve komore u sve ostale delove organizma. Ovoj sistoli komora prethodi kratkotrajna sistola pretkomora za vreme koje se komore pune krvlju, posle čega nastupa faza odmora srca (dijastola), kada se pune pretkomore i ciklus počinje iznova. Zalisci igraju glavnu ulogu kao ventil na atrio - ventrikularnim i na arterijskim otvorima. Srce raspolaže automatizmom: čak i kada je izvađeno iz organizma nastavlja da se spontano kontrahuje. U stvari normalan nadražaj za srčanu kontrakciju polazi iz Kejt - Flekovog čvora, zatim se impuls širi do čvora Asof - Tavare i dospeva do komora preko Hisovog snopa. Na taj način je obezbeđena uzastopna kontrakcija pretkomora, pa zatim komora, normalnim ritmom zvanim sinusni ritam. Srce je podčinjeno delovanju neuro vegetativnog sistema: parasimpatikus usporava srčani ritam, a simpatikus ga ubrzava.
2. Opšta šema krvotoka
Srce preko plućne arterije šalje u pluća vensku krv, koju sadrži desna komora. Pošto je prošla kroz plućne kapilare, gde se oslobađa od CO2 i gde biva obogaćena kiseonikom, krv preko plućnih vena dospeva u levu pretkomoru: to je ciklus malog krvotoka. Pošto pređe iz leve pretkomore u desnu komoru, krv dospeva u veliki krvotok preko aorte i njenih grana, zatim prolazi kroz kapilare, gde predaje tkivima deo svog kiseonika, prima CO2 , pa preko venskog sistema dospeva do šupljih vena i do desne pretkomore: to je ciklus velikog krvotoka. Pošto pređe iz desne predkomore u desnu komoru, krv ponovo dospeva u pluća i ciklus se ponavlja.
1.
Nervus vagus
2. Luk aorter
3. Plućna arterija
4. Gornja šuplja vena
5. Kejt-Flekov čvor
6. Asof-Tavarin čvor
7. Desna pretkomora
8. Donja šuplja vena
9. Trikuspidna Valvuola
10. Desna komora
11. Hisov snop
12. Desna i leva grana Hisovog snopa
13. Leva komora
14. Mitralna valvuola
15. Leva pretkomora
16. Lanac simpaticnih ganglija
3 Srce i kardiovaskularni sistem
Kardiovaskularni sistem čini srce, čiji je zadatak da ispumpava krv,
kao i cirkulacijski sistem, koji uključuje arterijsku, vensku i limfatičku
komponentu. Srce, odnosno njegova leva i desna strana (pretkomore i komore),
povezani su sa cirkulacijskim elementima tako da formiraju tzv. sistemsku
cirkulaciju (leva komora, aorta, arteriole, sistemski kapilari, venule
i desna pretkomora) i plućnu cirkulaciju (desna komora, plućna arterija,
plućni kapilari, venule, plućne vene i leva pretkomora).
Komore srca normnalno se kontrahuju koordinirano, pumpajući efikasno krv
putanjom koju odrede zalisci. Koordinacija kontrakcija ostvaruje se pomoću
specijalizovanog provodnog sistema. Sinusni ritam, koji je fiziološki,
karakterišu impulsi koji nastaju u sinoatrijalnom (SA) čvoru i koji se
redom provode kroz pretkomore, atrioventrikularni (AV) čvor, Hisov snop,
Purkinjeova vlakna i komore. Srčane ćelije duguju svoju sposobnost električnog
pobuđivanja voltažnim kanalima ćelijske membrane, koji su selektivni za
različite jone, uključujući jone natrijuma, kalijuma i kalcijuma.
Krv se svakim otkucajem srca izbacuje iz leve srčane komore u aortu, odakle
brzo otiče do organa putem provodnih arterija bogatih elastinom i kolagenom.
Dalje grananje vodi preko arterija koje imaju sve više muskulature do
arteriola i kapilara, gde dolazi do razmene gasova i hranljivih materija.
Kapilari se spajaju i formiraju postkapilarne venule, zatim venule i sve
veće vene koje, preko donje šuplje vene vode u desno srce. Deoksigenirana
krv ide iz desne komore kroz plućnu arteriju, plućne kapilare i plućne
vene nazad u srce, u levu srčanu pretkomoru.
Arteriole i sitne arterije bogate mišićnim slojem glavni su sudovi kapaciteta.
Važan indikator funkcije srca jeste srčani minutni volumen. To je volumen
krvi koju leva komora izbaci u aortu tokom jednog minuta. Normalno srčani
minutni volumen iznosi 5 litara.
Kardiovaskularnim sistemom upravljaju centri u donjim delovima mozga -
autonomni nervni sistem ubrzava i usporava rad srca. Tako simpatikus ubrzava
rad srca, a parasimpatikus usporava rad srca. Takođe, autonomni nervni
sistem utiče na širenje i sužavanje krvnih sudova i na taj način usmerava
krv, kako je, kada i gde potreban veći protok. Adrenalin iz nadbubrežnih
žlezda podstiče rad srca, a bubrezi kontrolišu ukupni volumen krvi.
Najčešće bolesti srca jesu: slabljenje snage mišića srca (kardiomiopatije,
kongestivna insuficijencija srca), poremećaj ritma rada srca
(aritmije) i nedostatak kiseonika u srčanom mišiću zbog bolesti koronarnih
sudova (ateroskleroza, ishemijska bolest srca, angina pectoris, infarkt
srca). Opšta bolest vaskularnog sistema je hipertenzija-povišen
arterijski pritisak, koji je faktor razvoja brojnih ostalih bolesti
kardiovaskularnog sistema. Ateroskleroza je bolest oštećenja i suženja
krvnih sudova.
4. Kardiomiopatija
Kardiomiopatija je bolest srčanog mišića koja nastaje
zbog pogoršanja funkcije samog miokarda (srčanog mišića). Prema Svetskoj
Zdravstvenoj Organizaciji deli se na dve grupe: unutrašnje (primarne)
i spoljašnje (sekundarne). Primarne kardiomiopatije nastaju zbog slabosti
samog srčanog mišića i uzrok ne treba tražiti izvan njega. Dele se na
četri osnovne vrste: Hipertrofijska kardiomiopatija, Dilatacijska
kardiomiopatija, Restriktivna kardiomiopatija i Aritmogenetska
kardiomiopatija. Sekundarne vrste kardiomiopatija nastaju kao posledica
spoljnih razloga a ne smanjenja funkcije samog srčanog mišića. Kardiomiopatija
označava bolesti miokarda idiopatskog (nepoznatog) porekla kojima nije
prethodilo autoimunsko, inflamatorno ili infektivno oboljenje srca. Obolele
osobe su najčešći kandidati za transplantaciju srca.
Promene na miokardu su obično spore i često bez simptoma. Teku progresivno
i vremenom dovode do teških posledica kao što su: srčana insuficijencija,
aritmija, iznenadna srčana smrt, tromboza ili
embolija.
Prema morfološkim i funkcionalnim promenama na miokardu, klasifikuju se
na:
• dilatativne
• hipertrofične
• restriktivne
• aritmogene
Dilatativna kardiomiopatija: To je najčešća forma.Učestalost
je oko 40-50 na 100 000 stanonika. U jednoj trećini slučajeva postoji
genetička predispozicija. Muškarci oboljevaju češće. Dilatativna kardiomiopatija
može biti idiopatska, ali može imati i druge uzroke. To su:
• familijarno-genetička. Identifikovano je 16 genskih defekta.
To su obično geni koji sintetišu neke mišićne proteine npr. distrofin,
laminin, desmin, troponin T...
• zapaljenska, najčešće virusna
(Koksaki virus)
• imunološka
• toksička-alkoholizam, medikamenti
• usled boesti srčanoh zalistaka, infarkta
Prvi znaci su najčešće znaci srčane insuficijencije:
zastoj krvi u venama vrata, povećana jetra, otoci nogu-sve su to zanci
takozvane ratrogradne insuficijencije. Takođe prisutni su i znaci
anterogradne insuficijencije: osećaj hladnoće na ekstremitetima, periferna
cijanoza, sinkopa-kratkotrajni gubitak svesti, vrtoglavica.
Zbog povećanja komora i pretkomora, mogu u njima nastati trombi. Oslobađanjem
tromba nastaje embolija. Posledice su šlog, infarkt creva, periferna embolija
ekstremiteta.
Gotovo uvek se javlja angina pektoris-bol
u predelu srca u toku aktvinosti, naprezanja.
Karakteričtično je proširenje leve, desne ili obe komore. Ovde se prvenstveno
misli na povećanje volumena, a ne zida. Zid (miokard) može buti zadebljan
(hipertrofija), ali moze biti i stanjen (hipotrofija, atrofija). Prisutna
je sistolna disfunkcija. Srčana ejekciona frakcija je smanjena, smanjen
je i minutni volumen srca, a povećan dijastolni volumen. Više krvi ostaje
u srcu, a manje se ispumpa.
Hipertrofična kardiomiopatija: nastaje usled zadebljanja
srčanog mišića-miokarda. Srčane komore nisu proširene-nema dilatacije,
već je samo njihov zid zadebljan. Mogu biti:
• koncentrične- miokard je u svim delovima podjednako zadebljan i
• ekscentrične -pojedini delovi npr. septum su pojačano zadebljali dok
drugi nisu.
Hipertrofična kardiomiopatija je druga po učestalosti, posle dilatativne.
Učestalost im je otprilike 1 na 500 odraslih osoba. Za bolest postoji
genetička predispozicija (autozomno-dominantno nasleđivanje vidi gore
u opštem delu).
Uglavnom pacijenti ne osećaju tegobe, tek se u kasnoj fazi mogu javiti
tegobe. Najčešće se lako zamaraju, gube vazduh u toku aktivnosti-dispneja.
Angina pektoris se sreće kod 75% pacijenata. Moguće su i sinkope,
osećaj preskakanja srca...
Uglavnom se sreće ekscentrična(asimetrična) hipertrofija. Dolazi do hipertrofije
srčanih mišićnih ćelija-kardiomiocita. Poremećena je pretežno dijastolna
funkcija. Dijastola je faza relaksacije u kojoj se srce puni krvlju. Usled
zadebljanja srčanog mišića ovde je otežana upravo relaksacija. Takođe
dijastola je i faza u kojoj se srce hrani, jer je prolazak krvi kroz srčane
(koronarne) arterije moguć samo u dijastoli, tako da se javljaju znaci
slabe prokrvljenosti srca (ishemija, hipoksija),a to je ništa drugo nego
angina pektoris.
Restriktivna kardiomiopatija: Kod restriktivne kardiomiopatije
su srčane komore krute, volumen im je smanjen i nedovoljno se opuštaju,
tako da je punjenje srca krvlju otežano-poremećaj dijastolne funkcije.
Retko se sreće. Najčešći oblik je idiopatska fibroza miokarda. Idiopatska
fibroza miokarda može biti praćena eozinofilijom (povećanje eozinofilnih
leukocita), ili bez eozinofilije često u Africi.
Komore su krute, volumen je smanjen usled gomilanja vezivnog tkiva. Komore
nisu proširane, a nisi prisutni ni znaci hipetrofije miokarda. Moze se
javiti i trikuspidna i mitralna insuficijencija.
Aritmogena hipertrofija desne komore: Uglavnom je desna komora zahvaćena. Uzrok je masno-vezivna degeneracija miokarda. Promene u sprovodnom sistemu srca uzrokuju aritmije. Postoji genetička predispozicija. Terapija se sastoji u usađivanju pejsmejkera, antiaritmici.
Ostale kardiomiopatije: Postoji još nekoliko vrsta kardiomiopatija
koje u uglavnom posledica drugih bolesti, dakle sekundarno nastaju. To
su:
• Ishemična kardiomiopatija, uglavom se javlja kao dilatativna kardiomiopatija.
Uzrok je smanjeno snabevanje sraca krvlju npr. kod koronarne bolesti srca.
• Valvularna kardiomiopatija nastaje usled oštećenja srčanih zalistaka
(stenoza ili insuficijencija).
• Hipertenzivna kardiomiopatija usled povećanog
krvnog pritiska (hipertenzija).
• Toksična kardiomiopatija npr. kod
alkoholizma
• Zapaljenska kardiomiopatija najčešći izazivač je Koksaki virus.
• Metabolička kardiomiopatija kod šećerne
bolesti, hipertireoze, ...
• Kardiomiopatija kod sistemskih bolesti lupus eritematodes, sklerodermija,
reumatski artritis...
• Kardiomipopatija kod mišićnih distrofija npr. Dušeneova distrofija.
• Kardiomiopatija u trudnoći
5. Poremećaji srčanog ritma - Srčane aritmije (lupanje, preskakanje srca)
 Neprekidan
rad srca omogućen je stalnim stvaranjem nadražaja u delu desne predkomore
srca koji se zove sinusni čvor. Nadražaj se sa tog mesta širi kroz. predkomore,
specijalni mišićni snop vlakana nazvan Hisov snop, sve do ćelija
srčanog mišića leve i desne komore.
Neprekidan
rad srca omogućen je stalnim stvaranjem nadražaja u delu desne predkomore
srca koji se zove sinusni čvor. Nadražaj se sa tog mesta širi kroz. predkomore,
specijalni mišićni snop vlakana nazvan Hisov snop, sve do ćelija
srčanog mišića leve i desne komore.
Ovi električni impulsi nastali u srcu omogućuju rad srca u vidu grčenja
(sistole) ili opuštanja srca (dijastole) 60-80 puta u minuti. Ubrzani
srčani rad preko 100 u minuti zove se sinusna tahikardija i najčešće je
posledica vansrčanih činioca: fizičkog napora, psihičke napetosti, povišene
telesne temperature, povećane aktivnosti štitaste žlezde, preteranog unosa
kofeina, alkohola, nikotina.
Usporen srčani rad ispod 50 u minuti zove se sinusna bradikardija i najčešće
je posledica dobre fizičke utreniranosti, smanjene funkcije štitaste žlezde,
žutice, starenja i dejstva nekih lekova.
Srčane aritmije nastaju usled poremećaja u stvaranju ili provodjenju nadražaja
u srcu ili istovremeno oba poremećaja. Uzroci koji dovode do srčanih aritmija
mogu se podeliti u tri grupe: bolesti srca, bolesti drugih organa i opšti
poremećaji. Bolesti srca su: koronarna bolest srca (angina pektoris, infarkt
miokarda), zapalenjski procesi u srcu, slabost srčanog mišića, srčane
mane i dr.
Bolesti drugih organa su: bolesti pluća, bolesti centralnog nervnog sistema,
bolesti bubrega, bolesti endokrinih žlezda (najčešće štitaste žlezde)
i bolesti gastrointestinalnog trakta. Opšti poremećaji su različite infekcije
i toksična stanja, gubitak minerala ili tečnosti iz organizma, efekti
nekih lekova, naročito digitalisa, diuretika i nekih lekova za lečenje
srčanih aritmija (Kinidin, Flekainid i dr.). Značaj srčanih aritmija je
dvojak. Prvo, mogu da smanje efikasnost srčanog rada i do 30%. To se odnosi
na srčane aritmije sa ubrzanim srčanim radom. Drugo, mogu da budu uzrok
iznenadne srčane smrti u slučaju pojava treperenja komora (fibrilacija
komora).
Prema poreklu srčane aritmije mogu biti iz predkomora (atrijalne) i komora
(ventrikularne). Sa gledišta lečenja ova razlika je značajna iz dva razloga:
• atrijalne aritmije su manje opasne za bolesnika
• različit je pristup lečenju
Najčešći poremećaji srčanog ritma su prevremeni srčani otkucaji (ekstrasistole).
Mogu nastati u predkomorama ili komorama.
Predkomorske ekstrasistole se često javljaju i kod zdravih ljudi. Mogu
biti preteča treperenju i lepršanju predkomora. Ne zahtevaju lečenje.
Beta blokatori (Inderal, Presolol, Atenolol) se mogu prepisati ako su
ekstrasistole praćene neprijatnim senzacijama.
Ventrikularne ekstrasistole se takođe javljaju kod zdravih ljudi, ali
i kod bolesnika sa koronarnom bolešću srca, slabošću srčanog mišića, arterijskom
hipertenzijom, gubitkom kalijuma i kao posledica neželjenih efekata nekih
lekova (digitalisa, antiaritmika). U lečenju ventrikularnih ekstrasistola
treba ukloniti uzrok koji je do njih doveo. Kod zdravih ljudi lečenje
nije potrebno. Davanje malih doza betablokatora može da smanji neprijatne
senzacije koje bolesnici često osećaju, a i da spreče pojavu težih aritmija.
Treperenje predkomora (Arrhvthmia Absoluta, Fibrilatio atriorum) je jedna
od najčešćih srčanih aritmija. Javlja se kod osoba sa koronarnom bolešću
srca, slabošću srčanog mišića, bolešću mitralnog zalistka (posebno mitralnoj
stenozi), povećanoj funkciji štitaste žlezde, bolestima srčane kese (perikarda).
Kod jednog broja bolesnika uzrok se ne može otkriti.
Najteži poremećaj srčanog ritma su ubrzanja rada komora (ventrikularna
tahikardija) i treperenje komora (ventrikularna fibrilacija). Najčešće
se javljaju u akutnom infarktu miokarda i nestabilnoj angini pektoris.
Zaštita od ponovljenih napada ovih aritmija postiže se lečenjem koronarne
bolesti srca, pre svega uklanjanjem ishemije srčanog mišića produvavanjem
koronarnih arterija ili hirurškom revaskuarizacijom srčanog mišića. Od
lekova se primenjuju betablokatori, Amiodaron kao i ugradnja automatskog
defibrilatora.
6. Ateroskleroza
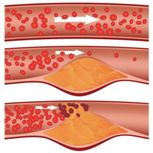 Ateroskleroza
je bolest velikih i srednjih mišićnih arterija.
Karakteriše se disfunkcijom endotela krvnog suda, vaskulitisom, i nakuplanjem
lipida, holesterola, kalcijuma i ćelijskih elemenata unutar zida krvnog
suda. Ovaj proces za posledicu ima formiranje plaka, vaskularno remodelovanje,
akutnu i hroničnu opstrukciju lumena krvnog suda, poremećen protok krvi,
i smanjenu oksigenaciju ciljanih tkiva.
Ateroskleroza
je bolest velikih i srednjih mišićnih arterija.
Karakteriše se disfunkcijom endotela krvnog suda, vaskulitisom, i nakuplanjem
lipida, holesterola, kalcijuma i ćelijskih elemenata unutar zida krvnog
suda. Ovaj proces za posledicu ima formiranje plaka, vaskularno remodelovanje,
akutnu i hroničnu opstrukciju lumena krvnog suda, poremećen protok krvi,
i smanjenu oksigenaciju ciljanih tkiva.
Brojne studije koje su sprovedene u Evropi i Severnoj Americi su utvrdile
brojne faktore rizika za nastanak i razvoj ateroskleroze. Najčešći su
hiperlipidemija, povišen krvni pritisak, šećerna
bolest, uživanje cigareta, godine, pol.
U poslednje vreme se veliki značaj pridaje i novootkrivenim faktorima
rizika, koji su ciljana meta budućih medicinskih istraživanja. Među njima
se posebno ističu nivo C-reaktivnog proteina u krvi, povećanje
nivoa homocisteina i fibrinogena u krvi, kao i povećana
frakcija LDL-holesterola.
Ipak, najznačajniji faktori rizika, koji u 50-60% pacijenata sigurno izazivaju
razvoj bolesti su:
• hiperlipidemija – utvrđeno je da niži nivo holesterola
u krvi sigurno smanjuje rizik od nastanka koronarne ishemijske bolesti;
• hipertenzija – jedan od najčešćih uzročnika ateroskleroze,
koronorane bolesti i šloga. Još uvek nije u potpunosti ispitan mehanizam
kojim povišen krvni pritisak utiče na razvoj ateroskleroze, ali se pretpostavlja
da je u direktnoj vezi sa oštećenjem endotela krvnog suda, i kasnijim
alteracijama unutar intime krvnog suda;
• diabetes mellitus ili šećerna bolest – faktor rizika
koji je povezan sa hiperlipidemijom i povišenim krvnim pritiskom, poremećajima
koagulacije, izrazitim oksidativnim stresom, i funkcionalnim i anatomskim
poremećajima u strukturi arterijskih krvnih sudova. Zahvaljujući udruženom
dejstvu ovih faktora, šećerna bolest može značajno doprineti razvoju ateroskleroze;
• pušenje – duvanski dim ima kompleksno dejstvo na razvoj
ateroskleroze i koronarne bolesti srca. Smatra se da cigarete deluju udružene
sa ostalim faktorima rizika, i da izazivaju endotelne disfunkcije. Rizik
za nastanak koronarne bolesti se drastično smanjuje prestankom pušenja.
Relativni rizik ipak ostaje, jer su istraživanja pokazala da je jednak
kod osoba koje su tek prestale sa pušenjem, i koje ne puše najmanje dve
godine.
Ateroskleroza je češća kod muškaraca nego kod žena.
Razlog ovakvoj disproporciji je što su žene tokom reproduktivnog perioda
zaštićene dejstvom polnih hormona. Ipak, nakon menopauze, rizik u žena
se značajno povećava, tako da nakon 50 godine, većina žena ima isti faktor
rizika za razvoj bolesti kao i muškarci iste starosne dobe. Značajno je
i to da klinička manifestacija aterosklerotičnih vaskularnih promena postaje
izarazita u periodu između 40 i 70 godine života.
Ateroskleroza je među vodećim uzročnicima smrti u zemljama u razvoju,
i istraživanja pokazuju da će tako ostati i u prvih petnaest godina 21.
veka. U SAD, odgovorna je za smrt najmanje 500 000 ljudi koji umiru od
posledica akutnog infarkta miokarda. Poslednjih deset godina postoji blagi
pad u oboljevanju u razvijenim zemljama, ali i eksponencijalan rast u
zemljama u razvoju, zahvaljujući visokom procentu pušača u opštoj populaciji,
i sve većem korišćenju masti u svakodnevnoj ishrani.
Mehanizam ateroskleroze nije u potpunosti poznat. Među mnoštvom teorija,
najrasprostranjenija je teorija „odgovora na povredu”. Povreda endotela,
za posledicu ima zapaljenje krnog suda (vaskulitis) koji sledi proliferacija
fibroznog tkiva. Najverovatniji uzroci povrede endotela su oksidovani
LDL-holesterol, infektivni agensi, toksini, hiperglikemija, hiperholecistinemija.
Oksidovani LDL-holesterol aktivira inflamatorne
procese na nivou transkripcije gena, ekspresiju adhezivnih molekula, i
regrutovanje monocita/makrofaga. Ovi cirkulišući monociti infiltriraju
intimu krvnog suda, i kao tkivni makrofazi preuzimaju LDL-holesterol,
postajući „penaste” ćelije rane ateroskleroze. Ovako aktivirani makrofazi
produkuju brojne faktore koji su štetni za endotel krvnog suda.
U aterosklerozi postoji bitna interakcija između ćelijskih elemenata koji
učestvuju u patogenezi – endotelnih ćelija, glatkih mišićnih ćelija, leukocita
i trombocita.
Simptomatologija ateroskleroze je izuzetno varijabilna. Pacijenti sa aterosklerotičnim
promenama mogu imati prisutne simptome koronarne bolesti ili infarkta
miokarda, ili prvi simptom može biti naprasna srčana smrt. U značajanom
procentu pacijenata sa prisutnim aterosklerotičnim promenama simptomatologija
može i izostati. Sama forma ateroskleroze kao bolesti, ukazuje na to da
je ona forma hroničnog, progresivnog i degenerativnog oboljenja, sa periodima
smirivanja i napredovanja. Bolest je sistemska, i manifestuje se fokalno,
zahvatajući različite organske sisteme u različitih pacijenata iz za sada,
nepoznatih razloga.
Najčešće kliničke posledice su:
• Lumenska opstrukcija – najčešće je progresivna i asimptomatska, dok
fibrozni plak ne opstruira najmanje 50-70% lumena krvnog suda. Tada nastaju
prvi simptomi koronarne bolesti, kao posledice smanjenog dopremanja kisonika
krvlju do ciljanog tkiva, odnosno kao posledica disproporcije u potrebi
i mogućnosti dopremanja kiseonika u određeno tkivo. Stabilna angina pektoris,
intermitentna klaudikacija u donjem ekstremitetu i mezenterična angina
mogu biti primeri posledica progresivne lumenske opstrukcije artrerijskog
krvnog suda.
• Ruptura plaka ili tromboza plaka – nastaju usled oštećenja kape fibroznog
plaka, i mogu rezultovati nastankom tromba koji u može u potpunosti opstruirati
lumen krvnog suda. Nestabilna angina pektoris, infarkt miokarda, prolazni
ishemični napad, šlog mogu biti sekvele delimičnog ili potpunog opstruiranja
lumena krvnog suda trombom. Ateroembolizam je posebna komplikacija aterosklerotičnog
plaka, koja nastaje nejčešće sponatno, ili nakon hirurških intervencija
na aorti, angiografije ili upotrebe trombolitičkih lekova u pacijenata
sa difuznom aterosklerozom.
Kliničke sudbine aterosklerotičnog plaka
• Angina pektoris – stanje koje je karakterisano bolom iza grudne
kosti, njegovim širenjem najčešće u levu ruku, i mogućom pojavom dispnee,
tj. otežanog disanja. Bol je obično prouzrokovan pojačanim fizičkim opterećenjem,
a gubi se odmorom i uzimanjem nitratne terapije. Nestabilna angina pektoris
predstavlja povećanu frekvenciju i intenzitet bola, a bol se javlja i
pri odmoru. Prolongiran anginozni bol je najčešći znak infarkta miokarda.
• Šlog ili cerebralni insult – stanje koje nastaje opstrukcijom
krvnih sudova odgovornih za snabdevanje centralnog nervnog sistema. Karakteriše
se neurološkim ispadima različitog stepena, i različitog trajanja.
• Periferna vaskularna oboljenja – najčešće se manifestuju kao
intermitentna klaudikacija (pojava bola u muskulaturi ekstremiteta, uzrokovanog
nedostatkom kiseonika), impotencija i teže ulceracije i infekcije ekstremiteta.
• Visceralna ishemija
• Mezenterična angina – bol u epigastričnoj ili periumbilikalnoj
regiji, udružen sa povraćanjem krvi, prolivom, gubitkom elektrolita i
tečnosti, pojavom krvi u stolici i gubitkom težine.
• Aneurizma abdominalne aorte – najčešće je asimptomatsko, ali
izrazito opasno oboljenje, zbog mogućnosti rupture i iskrvarenja.
Najčešće, fizički znaci bolesti su prisustvo povišenog nivoa lipida u
krvi, stenoza ili dilatacija velikih mišićnih arterija, ishemija ciljanog
organa ili infarkt. Ukoliko se pri pregledu paciujenta uzrokuje bilo koja
od kliničkih manifestacija bolesti, stoprocentno se može dijagnostikovati
ateroskleroza. Objektivni znaci aterosklerotičnih promena:
• Hiperlipidemija;
• Bolest koronarnih arterija – četvrti srčani ton, tahikardija,
hipotenzija, hipertenzija;
• Cerebrovaskularna bolest – neurološki ispadi, umanjen puls
karotidnih arterija, šuštanje u karotidnim arterijama;
• Periferna vaskularna oboljenja – smanjeni periferni puls, periferni
arterijski šumovi, periferna cijanoza, gangrena, ulceracije;
• Aneurizma abdominalne aorte – pulsirajuća masa u abdomenu,
periferni embolizam, cirkulatorni kolaps;
• Ateroembolizam – gangrena, cijanoza, ulceracije.
Prevencija i terapija ateroskleroze podrazumeva pre
svega eliminisanje poznatih faktora rizika. To podrazumeva:
• regulaciju povišenog krvnog pritiska, regulacijom ishrane i upotrebom
farmakoloških sredstava. Preporučuje se i redovna kontrola krvnog
pritiska;
• smanjenje lipida u krvi, takođe regulacijom ishrane, pre svega smanjenjem
unosa masti i koncentrovanih ugljenih hidrata. U određenim slučajevima
je moguće uzimanje farmakoloških sredstava;
• lečenje šećerne bolesti, redovna kontrola nivoa glukoze u krvi i
uzimanjem terapije;
• prestanak pušenja cigareta.
U terapiji i prevenciji veliki udeo ima dijeta, koja direktan učinak
ima na smanjenje nivoa lipida u krvi. Značajan je i prestanak uzimanja
alkohola. Povećana fizička aktivnost je mali, ali bitan korak u prevenciji
razvoja ateroskleroze.
Prognoza ateroskleroze zavisi od brojnih faktora. Ukoliko
se bolest na vreme dijagnostikuje, čak i pacijenti sa ozbiljnim problemima
redovnim uzimanjem terapije mogu živeti dugi niz godina. Ozbiljan problem
predstavljaju osobe kojima bolest nije klinički manifestovana, i kod kojih
je naprasna srčana smrt ili ruptura aneurizme prvi simptom već odavno
prisutnog oboljenja.
7. Angina pektoris
 Angina
pectoris predstavlja najčešću manifestaciju hronične
ishemijske bolesti srca. Ishemija srčanog mišića najčešće nastaje
usled disbalansa u potrebi i snabdevanju srca krvlju. Glavni simptom ishemičnog
miokarda je anginozni bol.
Angina
pectoris predstavlja najčešću manifestaciju hronične
ishemijske bolesti srca. Ishemija srčanog mišića najčešće nastaje
usled disbalansa u potrebi i snabdevanju srca krvlju. Glavni simptom ishemičnog
miokarda je anginozni bol.
U razvijenim zemljama ishemijska bolest srca je najčešći uzrok
smrti. Procenjuje se da je jedna trećina svih smrtnih ishoda uzrokovana
ishemijskim procesom. Bolest češće pogađa muškarce u dobi između 45 i
55 godina. Žene su u premenopauzalnom dobu relativno pošteđene ishemijske
bolesti srca.
Najčešći uzrok nastanka ishemijske bolesti predstavlja aterosklerotski
proces u srčanim arterijama. Predpostavlja se da 90% bolesnika upravo
ovaj proces ima kao primarni faktor bolesti. Ateroskleroza dovodi do mehaničkog
suženja lumena koronarnog krvnog suda i time onemogućava normalan protok
krvi. Ateroskleroza nastaje u procesu starenja organizma i sa godinama
se povećava i njena rasprostranjenost i učestalost. Neki procesi i stanja
dovode do potenciranja i ubrzavanja nastanka ateroskleroze, poput arterijske
hipertenzije, dijabetesa, pušenja, nivoa holesterola, a samim tim doprinose
nastanku ishemijske bolesti srca. Potrebno je istaći da je u procesu nastanka
ateroskleroze bitan faktor i genetika. Kao posledica svega navedenog nastaje
nedovoljna snabdevenost krvlju srčanog mišića, a samim tim i nedostak
hranljivih materija i kiseonika, koji upravo preko krvi i dolaze do srca.
Naravno, ove supstance su neophodne za energetsko snabdevanje mišića.
Pri određenom naporu dolazi da povećane potrošnje i potražnje kiseonika
i hranjivih materija, ali je usled opstrukcije kanala krvnog suda aterosklerozom
nemoguće održati normalnu cirkulaciju. Tada dolazi do uključivanja pojedinih
kompenzatornih mehanizama.
Naime, srce da bi nadomestilo manjak krvnog protoka, pojačava frekvenciju
otkucaja, a samim tim ulazi u jedan začarani krug (circulus vitiosus),
jer se istovremeno i energija neophodna za normalno funkcionisanje krvi
troši (prelazak sa aerobnog metabilizma na anaerobni). Kod ishemijke bolesti
tada dolazi do pojačanog metabolizma u srcu i raspadni produkti počinju
da se nagomilavaju, tako da svojim kiselim dejstvom deluju na nervne ćelije,
koje taj proces mozgu predstavljaju kao alarm, senzaciju opisanu kao anginozni
bol. Kada napor ili već okidač anginozne boli deluje dovoljno dugo, a
sama bol traje više od 30 minuta, velika je verovatnoća da dođe do izumiranja
tog dela mišića (ireverzibilan proces) do koga ne može da dopre dovoljna
količina krvi. To se manifestuje nekrozom tkiva, i stvaranjem ožiljka
na srcu, koje postaje nefunkcionalni deo miokarda (ne može da ima kontraktilnu
funkciju), a klinički se opisuje kao infarkt miokarda. U zavisnosti koliku
arteriju (veličina lumena je proporcionalna veličini dela mišića koji
ishranjuje) je pogodio infarkt zavisi i veličina oštećenja srca. U slučaju
da je infarktom pogođena neka od velikih arterija osoba teško preživi
infarkt. Ukoliko se na vreme uzme lek koji će uspostaviti normalnu cirkulaciju,
sa uspostavljanjem cirkulacije i sve promene se povlače (reverzibilan
proces). U drugim slučajevima osoba postaje invalid, kome su fizičke aktivnosti
ograničene, a svaki sledeći infarkt može dovesti do smrtnog ishoda.
Ova bolest se najčešće manifestuje u dva oblika:
• Stabilna angina pektoris
• Nestabilna angina pektoris
Stabilna angina pektoris se javlja u toku ili posle napora, fizičkog ili psihičkog (prilikom trčanja, penjanja uz stepenice, čišćenja snega, itd). Anginozni bol može biti provociran prijatnim ili neprijatnim uzbuđenjem, seksualnim činom, izlaskom na hladan vazduh, hranom. On ima tipičnu lokalizaciju, karakter, intenzitet i prateće simptome. Najčešća lokalizacija je iza grudne kosti, bol se ispoljava u vidu stezanja, pritiska, paljenja, žarenja. Bol se širi prema vratu i vilici, remenima i levoj ruci, a ponekada zahvata čak i deo leđa i stomaka. Intenzitet može biti različit, ali se najčešće pojačava i traje obično od 1-10 minuta. Stalni prateći simptom je malaksalost, hladan znoj i izuzetan strah od bliske smrti. EKG snimljen u napadu ili neposredno posle pokazuje različite stepene depresije ST segmenta. U napadu se daje 1-2 lingvalete nitroglicerina i nastoji se da se prekine dejstvo provokativnih činilaca. Preporučuje se i davanje nekog anksiolitika kako bi se pacijent primirio, a samim tim i snizila srčana frevencija. Ako nema nitroglicerina preporučuju se antagonisti kalcijuma (nifedipin), posebno kod pojave bola povezane sa povišenim krvnim pritiskom. U dugotrajnom tretmanu bolesti potrebno je nastojati da se otklone faktori rizika: pušenje, gojaznost, povišen krvni pritisak, kao i da se postigne kontrola glikemije kod bolesnika koji boluju od šećerne bolesti. Osim modifikacije načina života koriste se lekoi u monoterapiji ili kombinovano: nitrati sa dugim delovanjem primenjeni jednom dnevno, beta blokatori, antagonisti kalcijuma (izbegavati verapamil u kombinaciji sa beta blokatorima), salicilati. Kompleksno lečenje stabilne angine pektoris podrazumeva energično otklanjanje faktora rizika, modifikacije načina života i primene lekova.
Nestabilna angina pektoris se odlikuje pojavom simptoma u neočekivanim situacijama i mirovanju. Može imati nekoliko formi: novonastala angina pektoris, angina pektoris koja se javlja i u mirovanju i u naporu, pogoršana stabilna angina pektoris, postinfarktna angina pektoris i varijantna (Prizmental) angina pektoris. Anginozni bol karakterističan za nestabilnu formu, ima istu lokalizaciju i karakter kao i kod stabilne, ali mu je intenzitet jači i duže traje (do 30 min). Često bol ne prestane posle jednog nitroglicerina pa bolesnik mora da uzme još jednu lingvaletu. Bol prati hladno preznojavanje, malaksalost i osećaj bliske smrti. Javlja se i lupanje srca, muka, povraćanje, nesvestica. Karakteristično je da se bolovi javljaju pri malom naporu ili pri mirovanju, a po nekada se javljaju i u toku noću, kad probudi bolesnika. Prognoza ove forme je neizvesna, zato je neophodna hospitalizacija, jer lako može da se razvije infarkt miokarda. Kako u etiopatogenezi nestabilne forme značajnu ulogu ima tromb, neophodno je uključiti i terapiju heparinom i antiagregatornim supstancama (acetilsalicilna kiselina). Zahteva se energično lečenje faktora koji pogoršavaju bolest (aritmije, hipertenzija, hronična insuficijencija srca). Kao i kod stabilnog oblika angine pektoris neophodno je radikalno otklanjanje faktora rizika, modifikacija načina života i primena lekova.
8. Akutni infarkt miokarda (srčani udar)
 Akutni
infarkt miokarda je izumiranje dela srčanog mišića zbog
naglog prestanka cirkulacije kroz neku od arterija koje ishranjuju srce.
Akutni infarkt je poslednja faza i samo jedan od oblika u razvoju koronarne
bolesti (ishemijska bolest srca). Koronarna bolest se može manifestovati
i kao stabila angina pectoris, nestabilna angina, vazospastična angina
i asimtomatska ishemija miokarda.
Akutni
infarkt miokarda je izumiranje dela srčanog mišića zbog
naglog prestanka cirkulacije kroz neku od arterija koje ishranjuju srce.
Akutni infarkt je poslednja faza i samo jedan od oblika u razvoju koronarne
bolesti (ishemijska bolest srca). Koronarna bolest se može manifestovati
i kao stabila angina pectoris, nestabilna angina, vazospastična angina
i asimtomatska ishemija miokarda.
Akutni infarkt može biti i prva manifestacija koronarne bolesti i u našoj
državi je i dalje vodeći uzrok umiranja u opštoj populaciji. Dok se u
celom razvijenom svetu učestalost infarkta miokarda smanjuje u našoj zemlji
raste i u Evropi je veća učestalost infarkta samo u Rusiji.
Ljudi imaju dve srčane (koronarne) arterije: levu i desnu. Promene koje
se dešavaju na ovim krvnim sudovima se javljaju zbog ateroskleroze koja
zahvata arterijski sistem. Ateroskleroza je proces koji se javlja u vezi
sa starenjem, ali na njega utiču i mnogi drugi faktori. Ti faktori se
nazivaju faktori kardiovaskularnog rizika i u njihovom prisustvu je verovatnoća
da će se razviti infarkt miokarda ili
neka druga forma koronarne bolesti mnogo veća. Najvažniji faktori kardiovaskularnog
rizika su: nasleđe (genetska predispozicija), godine života,
muški pol, šećerna bolest, povišen krvni pritisak,
pušenje, povišeni nivoi raznih vrsta masnoća u krvi,
gojaznost, fizička neaktivnost
itd. Na neke od ovih faktora se može uticati a na druge ne. Istovremeno
prisustvo više faktora kardiovaskularnog rizika višestruko uvećava šansu
da se javi koronarna bolest u nekom obliku uključujući i infarkt
miokarda.
Akutni infarkt miokarda je praćen
različitim simptomima. Ipak, najvažniji simptom je bol.
Bol se javlja najčešće ujutru, posle fizičke aktivnosti, obilnog obroka
ili kada je hladno. Lokacija bola je iza grudne kosti, veoma je jakog
intenziteta a po karakteru liči na stezanje, pečenje ili čak cepanje u
grudima. Bol u infarktu traje preko pola sata i obično je jači i duži
od svih dotadašnjih napada ukoliko je pacijent ranije već imao napade
bolova u grudima. Bol se najčešće širi u l evo rame, levu ruku ili donju
vilicu. Može biti praćen obilnim preznojavanjem, naglo nastalom slabošću
i malaksalošću i gušenjem tj.osećajem nedostatka vazduha i vrlo često
jakim strahom od smrti. Međutim, bol kao simptom može biti i odsutan (pogotovu
kod pacijenata sa dijabetesom) i tada ostali prateći simptomi mogu ukazivati
da se radi o infarktu miokarda.
U slučaju pojave ovakvog bola prva mera koju treba preduzeti je prestanak
aktivnosti koja je dovela do bola, stavljanje nitroglicerina pod jezik
i brzi kontakt sa ovlašćenim medicinskim osobljem. Veoma je korisno sažvakati
jednu tabletu (300 mg) Andola. Po dolasku medicinskog osoblja treba se
striktno pridržavati njihovih saveta.
Prisustvo infarkta se najčešće može utvrditi snimanjem EKG-a i specifičnim
laboratorijskim testovima. Pacijenti sa akutnim infarktom miokarda se
smeštaju u koronarnu jedinicu i leče po savremenim preporukama. Treba
napomenuti da se osobama koje su imale akutni infarkt miokarda najviše
može pomoći ako je od početka bolova prošlo manje od 2 sata. U tom periodu
davanje specifičnih lekova ima najveći efekat, a pacijentu se može pomoći
i u sali za kateterizaciju otvaranjem zapušene arterije i postavljanjem
stenta.
ZAKLJUČAK
Za zdravije srce:
Pažljivo sa mlečnim proizvodima: Jedna novija studija
je pokazala da ljudi koji unose viš ezasićenih masnoća preko mleka, jogurta
sireva imaju nekoliko poena viši sistolni krvni pritisak od onih koji
ove namirnice unose umereno (samo za jedan obrok dnevno). Povišeni krvni
pritisak oštećuje arterije i povećava rizik od infarkta i moždanog udara.
Otkrijte nove pokrete: Trideset minuta bavljenja Tai
Chi, ili makar šetnje može da snizi povišeni krvni pritisak . Jednom
studijom je dokazano da ispitanici posle 12 nedelja bavljenja umerenim
telesnim vežbama pokazuju snižavanje povišenog sistelnog krvnog pritiska
za 16 poena.
Unesite manje promene u način ishrane: Koliko srce brzo
otkucava dok se odmarate je pouzdan pokazatelj koliki je rizik od srčanog
udara, ukoliko srce brže kuca tokom odmora ukazuje na veliku verovatnoću
pojave iznenadnog srčanog udara. Malim izmenama u načinu ishrane, uvođenjem
2 do 3 porcije ribe nedeljno uravnotežuje srčane otkucaje. Samo 5 ili
više porcija tunjevine ili lososa uravnotežuje ubrzan rad srca za prosečno
3 otkucaja u minutu. Naučnici smatraju da ovo blagotvorno dejstvo imaju
omega 3 masne kiseline kojima obiluju pogotovo tunj i losos.
Blagotvorno dejstvo soka od pomorandže: Prema novijoj
studiji Nacionalne akademije SAD, sok od pomorandže snižava nivo lošeg
holesterola, a u krvi i za 30% smanjuje zadebljanje krvnih sudova. Sok
od pomorandže utiče na povećano stvaranje azotnih oksida, supstance koja
ima zaštitnu ulogu protiv stvaranja naslaga na krvnim sudovima.
Soja - prijatelj srca: Dodavanjem soje uz jednu porciju
tokom dana utiče na smanjenje oštećenja srca, prouzrokovano pušenjem,
debljinom ili dijabetesom. Naučnici sa Nacionalnog instituta iz Singapura
su utvrdili da soja ima 10 puta više antioksidanasa od vina (koji je u
umerenim količinama korisan za srce).
Budite vedri: Vedro raspoloženje utiče na pravilniji
rad srca, zato s vremena na vreme odgledajte neku dobru komediju umesto
dnevnika, lekari preporučuju 15 minuta smeha dnevno.
Dovoljno odmora: Uravnoteženi način života povoljno deluje
na rad srca, jednom studijom je pokazano da su ljudi koji spavaju 5 sati
dnevno 30% podložniji srčanom udaru od onih koji spavaju 8 sati. Neispavanost
remeti hormonalni status, nivo šećera u krvi i povišava krvni pritisak.
Vežbe disanja: Korisna vežba koja utiče na sniženje krvnog
pritiska je da tokom dana posvetite 15 minuta sporom i dubokom disanju.
Tokom ove vežbe treba duboko udahnuti i sporo izdahnuti vazduh (10 udisaja
u minutu) u trajanju od 15 minuta.
LITERATURA
1. Cvetković Dragana, Lakušić Dmitar, Matić Gordana, Aleksandra Korać, Jovanović Slobodan, "Biologija za IV razred gimnazije", Zavod za udžbenike i nastavna sredstva, Beograd, 2007.
2. dr. Arslanagić Amila, "Nepoznato srce", Udžbenici priručnici i didaktička sredstva, Banjaluka, 1996.
3. docent Dr Perišić Zoran, "Interna medicina", Medicinski fakultet u Nišu, 2006.
4. dr. Jevtović Radmila, "Ishemijske bolesti srca", Pančevačke novine, Pančevo, 2008.
5. dr. Jovanović Bojan, Bolesti srca uzimaju danak", Magazin "Stetoskop", Beograd, 2007.
6. http://www.stetoskop.info/Akutni-infarkt-miokarda-Srcani-udar-610-c29-sickness.html?b9
preuzmi
seminarski rad u wordu » » »
